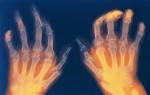
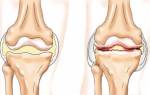
Ревматизм суставов характеризуется поражением суставных поверхностей за счет образования антител против костно-хрящевых структур суставов. Причина заболевания – бета-гемолитический стрептококк. Бактерия чаще всего провоцирует воспалительные заболевания органов дыхания и придаточных пазух носа. Если ее не вылечить своевременно, патологический процесс приобретает хроническое течение. На этом фоне повышается реактивность иммунной системы, которая начинают вырабатываться антитела против антигенов микроорганизма. Поражение суставных поверхностей возникает вследствие того, что вещества в бактериальной стенке схожи с антигенами возбудителя.
Перекрестная «аллергия» в первую очередь поражает соединительнотканные структуры клапанов сердца. Суставы воспаляются вторично.
Некоторые клинические исследования показали, что сердечная патология при ревматизме может быть обусловлена не только иммуноглобулинами, но и непосредственным инфицированием сердца стрептококком, который попадает в кровеносную систему из первичных воспалительных очагов.
Таким образом, чтобы возник ревматизм суставов, необходимо 3 фактора:
- Наличие воспалительного очага, «заселенного» бета-гемолитическим стрептококком;
- Перекрестная реакция иммунной системы;
- Провоцирующий фактор, приводящий к хронизации инфекции.
Симптомы и проявления ревматизма
Симптомы ревматизма наблюдаются у больных с рецидивирующими и затяжными формами болезни.
Ревмокардит формируется у большей части пациентов. Патология сопровождается нарушением функциональности сердечных клапанов, при которой наблюдается застой крови в большом круге кровоснабжения. Последствие состояния – отеки нижних конечностей, повышение артериального давления, изменения частоты и амплитуды сердечного ритма.
Симптом «молекулярной маскировки» — специфический термин, описывающий ревматическое поражение сердца. Он предполагает наличие противострептококковых антител с избирательным поражением сердечной ткани.
При наличии у пациента «молекулярной маскировки» не обязательно поражение суставных поверхностей. Считается, что характер иммуноглобулинов против стрептококка генетически детерминирован, поэтому у одних людей организм успешно справляется с возбудителем без осложнений, а у других – наблюдается хроническое поражение внутренних органов.
Частые симптомы ревматизма:
- Циклическое повышение температуры до 39 градусов по типу лихорадки. Головная боль, утомляемость и слабость сопутствуют повышению температурной реакции. Когда она снижается, симптомы уменьшаются;
- Отечность суставов через 3 недели после фарингита или ангины;
- У 60% пациентов с ревмокардитом наблюдается ревматоидный артрит;
- «Летучесть» суставного воспаления;
- Сердцебиение, одышка, боли в области сердца (85%).
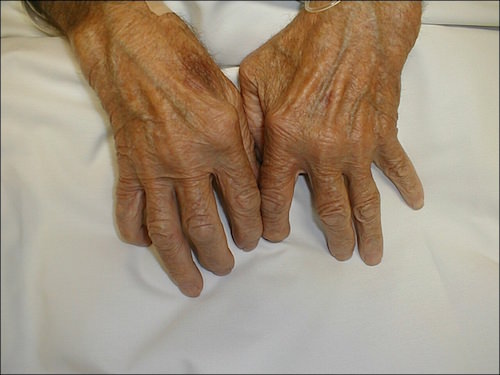
Более редкие проявления заболевания: ревматические узелки, и анулярная сыпь. Такие симптомы наблюдаются при классическом течении заболевания (примерно у 10% больных). Ревматические узелки – плотные подвижные образования от 1 до 5 см в диаметре, расположенные в области локтевых, коленных или запястных суставов. Образования располагаются подкожно, поэтому ощущаются при пальцевом ощупывании. Для узелков характерно неожиданное появление и самостоятельное исчезновение.
Кольцевая эритема (анулярная эритема) при ревматизме имеет вид высыпаний, которые располагаются вокруг первичного ободка в виде красных пятен. Специфическая особенность высыпаний – они не возвышаются над поверхностью кожных покровов. При надавливании такие пятна исчезают. Наблюдается сыпь у 10% больных при остром течении заболевания.
Если возникает ревматизм суставов, симптомы которого заметно не проявляются, сложно выявить болезнь на ранних стадиях. В такой ситуации назначается исследование иммунной системы, позволяющее обнаружить увеличение в крови концентрации иммуноглобулинов.
Врачи отмечают, что ревматизм суставов представляет собой серьезное заболевание, требующее комплексного подхода к диагностике и лечению. Специалисты подчеркивают важность раннего выявления симптомов, таких как боль, отечность и ограничение подвижности суставов. Это позволяет предотвратить прогрессирование болезни и сохранить качество жизни пациента.
Медики рекомендуют проводить регулярные обследования, особенно людям с предрасположенностью к ревматическим заболеваниям. Важным аспектом является индивидуальный подход к терапии, который может включать как медикаментозное лечение, так и физиотерапию. Врачи также акцентируют внимание на необходимости изменения образа жизни, включая физическую активность и правильное питание, что способствует улучшению состояния суставов и общему самочувствию.

Внесуставные симптомы ревматизма
Не всегда ревматизм суставов начинается непосредственно с поражения суставных поверхностей. Часто его проявления наблюдаются вначале в других органах. Лишь через некоторое время после поражения почек, кишечника, нервной системы, наблюдаются воспалительные изменения суставных поверхностей.
Внесуставные симптомы ревматоидного артрита:
- Со стороны желудочно-кишечного тракта: колиты, гастриты и энтероколиты (воспалительные изменения желудка, тонкого и толстого кишечника). У детей при данной форме заболевания появляется специфический симптом Щеткина-Блюмберга, при котором возникают сильные боли в животе за счет раздражения висцеральной плевры кишечника;
- Со стороны почек: геморрагический васкулит (воспаление мелких сосудов канальцев и клубочков) с появлением в моче эритроцитов и белка (наблюдается в лабораторных анализах);
- Со стороны нервной системы и органов чувств: нейропатия, приводящая к эмоциональной нестабильности, раздражительности и нарушению мышечного тонуса.
Клинические исследования показывают, что в современных условиях ревматизм суставов, часто начинается с нервно-психических состояний. Особенно часто такие симптомы прослеживаются у детей.
Лечение ревматизма суставов
Лечение ревматизма суставов проводится комплексными методами. Основная задача избавления от заболевания – антистрептококковая терапия при остром воспалении носоглотки, бронхов или придаточных пазух носа.
Весь процесс лечения заболевания можно разделить на 3 этапа:
- Стационарная терапия (в условиях терапевтического или ревматологического отделения);
- Долечивание в ревматологическом санатории;
- Диспансерное наблюдение.
В стационаре больному назначаются лекарства, направленные на коррекцию питания, лечебная физкультура и другие необходимые процедуры.
Если у пациента острый ревматизм суставов, лечение в условиях стационара включает следующие процедуры:
- Противоревматическая терапия базируется на использовании нестероидных противовоспалительных препаратов (ибупрофен, нурофен). При низкой эффективности НПВП назначаются стероидные аналоги (гидрокортизон, преднизолон);
- Антибактериальная терапия осуществляется пенициллином на протяжении 2 недель;
- При наличии у пациента хронических инфекционных очагов противомикробное лечение дополняется препаратами из группы макролидов (кларитромицин, азитромицин), амоксициллинов (аугментин), цефалоспоринов (цефтриаксон, цефуроксим);
- При наличии неврологических осложнений ревматизма рационально назначение холиновых средств на протяжении нескольких лет, чтобы предотвратить психические заболевания.
На 2-ом и 3-ем этапе терапии ревматизма лечение направлено на восстановление функциональных способностей поврежденных органов и достижение стойкой ремиссии болезни.
На этих этапах продолжается антибактериальная терапия пенициллинами, проводится бициллинопрофилактика.
Ревматизм суставов — это заболевание, о котором говорят многие, и мнения людей порой сильно различаются. Некоторые пациенты описывают его как невыносимую боль, которая мешает им вести привычный образ жизни. Они отмечают, что обострения могут происходить внезапно, и даже простые движения становятся настоящим испытанием. Многие делятся опытом, как им удалось справиться с недугом: кто-то находит облегчение в физиотерапии, другие предпочитают альтернативные методы лечения, такие как акупунктура или фитотерапия. В то же время, некоторые пациенты выражают недовольство по поводу недостатка информации и поддержки со стороны медицинских работников. Они хотят больше узнать о профилактике и лечении, а также о том, как справляться с психологическими аспектами заболевания. В целом, обсуждение ревматизма суставов показывает, насколько важно делиться опытом и находить поддержку в сообществе.

Профилактика возникновения ревматизма суставов
Профилактика ревматизма суставов направлена на предотвращение хронизации стрептококковой инфекции. Для этих целей рекомендовано срочное лечение всех бактериальных очагов в дыхательной системе и внутренних органах. Эффективность процедуры зависит от правильности подбора антибиотика, длительности и курса его применения.
Если пациент нарушает курс антибиотикотерапии, назначенный врачом, повышается вероятность хронизации бактериальной инфекции.
Для укрепления иммунитета рекомендуется оптимизация режима труда и отдыха, закаливание, нормализация питания.
Несмотря на то, что ревматизм суставов считается опасным заболеванием, при правильной профилактике, его возникновение маловероятно. Сложнее бороться с хроническими инфекциями, но современная медицина обладает возможностями для достижения стойкой ремиссии у пациентов с ревматизмом.
Вопрос-ответ

Как проявляется ревматизм суставов?
Симптомы ревматизма Яркими симптомами являются боли в суставах рук и ног, отечность тканей вокруг суставов, характерно самопроизвольное исчезновение этих признаков на одних суставах и их появление на других.
Какие первые признаки ревматизма?
Боль, жжение, дискомфорт, чаще всего утром или после длительного периода покоя, воспаление, сопровождающееся отеком пораженных участков тела, затруднение движений из-за воспаления и боли, чрезмерная жесткость суставов утром или после периода покоя, слабость, быстрая утомляемость,
Какой орган всегда поражается при ревматизме?
Поражениями сердца. При ревматизме страдает внутренняя оболочка сердца, которая покрывает клапаны, поэтому самое частое осложнение на сердечно-сосудистую систему – формирование клапанных пороков сердца.
Советы
СОВЕТ №1
Регулярно занимайтесь физической активностью, чтобы поддерживать гибкость и силу суставов. Выбирайте низкоударные виды спорта, такие как плавание или йога, которые помогут избежать излишней нагрузки на суставы.
СОВЕТ №2
Следите за своим питанием. Включайте в рацион продукты, богатые омега-3 жирными кислотами (рыба, орехи), а также антиоксиданты (фрукты и овощи), которые могут помочь уменьшить воспаление в организме.
СОВЕТ №3
Регулярно проходите медицинские обследования и следите за состоянием суставов. Обсуждайте с врачом любые изменения в симптомах и не пренебрегайте назначенными лечением и профилактическими мерами.
СОВЕТ №4
Обратите внимание на уровень стресса в вашей жизни. Практики релаксации, такие как медитация или глубокое дыхание, могут помочь снизить общее напряжение и, как следствие, уменьшить болевые ощущения в суставах.